- Mensajes: 34
- Gracias recibidas: 13
Mielitis por CMV en paciente inmunocompetente: Reporte de Caso
- Webmaster
- [Webmaster]
-
 Autor del tema
Autor del tema
- Fuera de línea
- Administrador
-

Menos
Más
2 años 10 meses antes #62
por Webmaster
Mielitis por CMV en paciente inmunocompetente: Reporte de Caso Publicado por Webmaster
Stefhany Pinzón 1, Josué Moreno 1, Juan Sebastián Montealegre 1, María Camila Langer 1
1.Residente de neurología clínica. Universidad militar Nueva Granada
Descripción del caso
Se trata de un paciente de 44 años de sexo masculino, natural de Valledupar y procedente de Arauca, de lateralidad diestra, escolaridad bachiller, quien presenta un cuadro de 11 días de evolución, que inició de forma progresiva con parestesias de tipo hormigueo en región distal de ambas plantas de los pies, que posteriormente ascendió con compromiso de la sensibilidad hasta llegar a hiperestesia en la región abdominal. El paciente negaba alteración de la fuerza, dolor muscular o compromiso de los esfínteres. Refería como únicos antecedentes: dislipidemia en manejo con 20 mg/día de Atorvastatina y 100 mg/día de Ciprofibrato y resección de masa benigna en segundo dedo de la mano. Fue remitido del hospital San Vicente de Arauca donde realizaron inicialmente un TAC de columna dorsal con hallazgo de escoliosis torácica lumbar, nefrolitiasis derecha y cambios degenerativos leves de los discos intervertebrales. Ingresa remitida a nuestra institución para estudios de extensión.
Al examen físico y signos vitales se encontraban dentro de límites normales. Al examen neurológico el paciente no tenía compromiso de funciones mentales superiores, sus pares craneanos se encontraban dentro de límites normales y al examen motor no se encontró déficit. En el examen sensitivo presentaba alteración de la sensibilidad superficial termoalgésica, así como de la sensibilidad vibratoria y propioceptiva desde los miembros inferiores hasta una correlación anatómica medular a nivel de T6. No presentaba alteración en la marcha, coordinación o reflejos músculo-tendinosos.
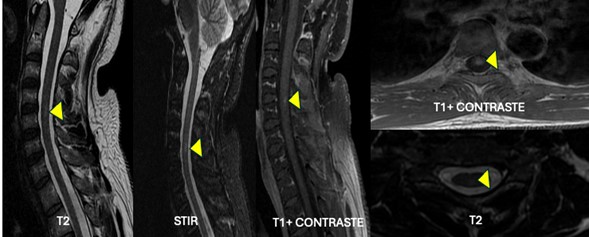
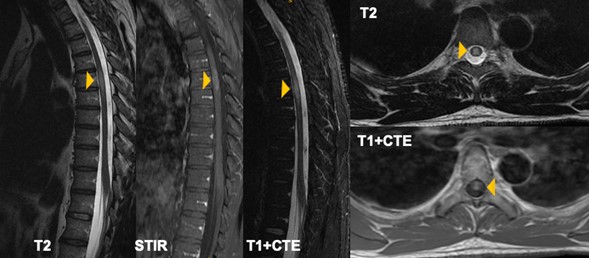
Teniendo en cuenta dichos hallazgos, en el enfoque de este paciente se consideró que se trataba de un síndrome de alteración de la sensibilidad tanto superficial como profunda de etiología aguda, constituyendo un síndrome medular incompleto a nivel de T6. Dentro de los exámenes solicitados contaba con hemograma, electrolitos, función renal y hepática sin alteraciones; adicionalmente perfil metabólico y carencial que incluía: TSH, Vitamina B12, hemoglobina glicosilada y ácido fólico, dentro de rangos normales. Perfil serológico (VDRL y VIH) y autoinmune negativos. Se solicito así mismo, resonancia de columna cervical y torácica contrastada, dónde se evidenciaron dos lesiones: la primera en región cervical C4-C5 (Fig. 1) con realce al medio de contraste y la segunda a nivel torácica T5 (Fig. 2) con realce al medio de contraste, sugestivas de proceso postinflamatorio.
Fig. 1. Imágenes de resonancia magnética cervical, secuencias de T2, STIR y T1 con contraste. Corte sagital y axial a nivel C4-C5. Lesión en localización posterior central enfrente del disco intervertebral C4-C5, redondeada de incremento en la intensidad de la señal, de contornos mal definidos y afectación menor de 30 % del diámetro de la médula espinal en secuencias de T2, sin efecto expansivo asociado que realza de manera homogénea con el medio de contraste.
Fig. 2. IRM columna torácica en secuencias T2, STIR y T1 + contraste. Corte sagital y axial a nivel de T5. Hiperseñal en secuencias de T2 intramedular en frente del cuerpo vertebral T5 de localización predominantemente central sin compromiso de la totalidad del diámetro de la médula espinal, asociada a un ligero ensanchamiento y realce homogéneo con el medio de contraste.
Se realizó entonces punción lumbar la cual evidencio una presión de apertura en 15 cm de H20, de aspecto transparente agua de roca con 8 leucocitos, en diferencial 3 eran linfocitos, proteínas de 29 mg/dL y glucosa sin consumo con un índice de 0.5. Por hallazgos de pleocitosis se decidió solicitar film array de líquido cefalorraquídeo el cual reporto positividad para citomegalovirus (CMV). Se solicitó carga viral en líquido cefalorraquídeo (aún pendiente), y anticuerpos en suero contra CMV con reporte de IgG en 390 U/ml e IgM en 0.50 U/ml demostrando seropositividad en posible estado de conversión.
Dados los hallazgos clínicos y paraclínicos, se consideró cuadro clínico compatible con mielitis transversa por CMV en paciente inmunocompetente, y se administró manejo con Valganciclovir a dosis de 900 mg cada 12h durante 21 días. Dentro de los diagnósticos diferenciales se solicitaron también bandas oligoclonales, anticuerpos anti-acuaporina 4 (AQP4) y Anti-mielina del oligodendrocito, los cuales aún se encuentran pendientes. Sin embargo durante hospitalización mejoría clínica y al egreso paciente con mejoría subjetiva de la sensibilidad superficial y objetivamente hipoestesia en parches sin nivel medular claro y mejoría de la sensibilidad profunda con respecto a valoración inicial.
Discusión infección por citomegalovirus en paciente inmunocompetente
El citomegalovirus (CMV), pertenece a la familia de los herpes virus (tipo 5) y se conforma por una cápside que rodea una doble cadena de DNA. Su transmisión es por contacto con secreciones infectadas (saliva, orina o genitales), leche materna o transfusiones. Inicialmente el virus infecta el epitelio o el endotelio y se replica in situ. Posteriormente hay activación de citoquinas que atraen leucocitos, seguido de la viremia que promueve la infección de células susceptibles, principalmente: fibroblastos, células epiteliales, endoteliales, del músculo liso y neuronas. En el huésped inmunocompetente, la infección sistémica es controlada por el sistema inmune, sin embargo el virus no es eliminado sino “suprimido” y pasa a estar en fase latente. (Maschke M, 2002).
La infección en el paciente sano es en su mayoría asintomática o se asocia con un síndrome similar a la mononucleosis, la infección sistémica es controlada por el sistema inmune, sin embargo el virus no es eliminado sino pasa a estar en fase latente que puede reactivarse por diferentes factores. (Lancini D, 2014)5.
Tiene diferentes manifestaciones clínicas a nivel de sistema nervioso central como son la encefalitis, ventriculitis, lesiones ocupantes de espacio, mononeuropatía múltiple, radiculitis, síndrome uveo meníngeo y en este caso mielitis, se caracteriza por mielitis transversa en la mayoría de los casos, sin embargo es rara esta presentación, con alteración motora, sensitiva y autonómica, se presenta entre el 1.3 -1.6 casos por millón de personas, y se encontró reporte de sólo 8 casos en la literatura de esta presentación. Aproximadamente el 50% de los paciente pierde de forma temporal la movilidad de miembros inferiores, el 80 %- 94% presentan parestesias y en ocasiones manifestaciones disautonómicas. Se puede presentar entre 4 horas hasta 21 días desde el inicio de los síntomas hasta su peor déficit neurológico, donde se pueden descartar otras causas como vasculares, neoplásicas o neurodegenerativas. (Fux CA, 2003).
El diagnóstico se realiza teniendo tres criterios, el examen físico, las imágenes, el estudio de líquido cefalorraquídeo y los estudios de anticuerpos contra citomegalovirus, sin embargo las neuroimágenes pueden estar normales en algunos pacientes y en otros alteradas pero no existe una lesión predominante, así como el líquido cefalorraquídeo puede presentar pleocitosis con hiperproteinorraquia o solo pleocitosis, y en cuanto al estudio de la detección de anticuerpos IgG e IgM séricos se utiliza para diferenciar infecciones agudas de infecciones previas. La presencia de anticuerpos IgM y la baja avidez de IgG se encuentran en infección aguda; esta reacción dura hasta 17 semanas, posteriormente hay conversión a IgG hasta que madura completamente hasta las 25 semanas, se recomienda realizar PCR y cultivo en LCR ya que a pesar de que tiene una baja sensibilidad que es cercana al 18%, la especificidad es del 100%. (U., 1973).
Por la baja presentación de esta patología en pacientes inmunocompetentes no existe un consenso de tratamiento, por lo que se prefiere manejar con esteroides y antivirales, metilprednisolona ha demostrado ser beneficioso en estos pacientes durante 5 días, asociado al uso de ganciclovir (que se da hasta que se reporte negativo el pp65) o en combinación con foscarnet. (Fux CA, 2003) (Maschke M, 2002).
Este caso sugiere que la infección primaria por citomegalovirus puede causar una variedad de etiologías entre las que incluye mielitis en pacientes inmunocompetentes, debido a su baja presentación se desconoce la fisiopatología de su afectación en el sistema nervioso central, pero que es una causa en estos pacientes que puede tener dependiendo del tipo de presentación buen pronóstico funcional a futuro con una tasa de recuperación completa.
Conclusión
El compromiso sistémico por CMV en pacientes inmunocompetentes es muy baja y aún más las manifestaciones en SNC sin compromiso de otros órganos. Es interesante ver en el presente caso como se desarrolla la enfermedad en el lapso y la resolución del cuadro correlacionado con la presentación clínica y el manejo administrado. Es importante también tener en cuenta que aunque las mielitis de etiología infecciosa no son comunes en pacientes sin inmunodeficiencia, estos diagnósticos diferenciales deben descartarse.
Bibliografía
Maschke M, K. O. (2002). manifestations of cytomegalovirus infections: diagnosis and treatment. CNS Drugs, 303-315.
Lancini D, F. H. (2014). Cytomegalovirus disease in immunocompetent adults. Medical Journal of Australia, 578-580.
Fux CA, P. S. (2003). Cytomegalovirus-associated acute transverse myelitis in immunocompetent adults. Clin Microbiol Infect., 1187-1190.
U., K. (1973). Complement-fixing antibodies against cytomegalovirus in different parts of the world. World Health Organ, 103-106.
1.Residente de neurología clínica. Universidad militar Nueva Granada
Descripción del caso
Se trata de un paciente de 44 años de sexo masculino, natural de Valledupar y procedente de Arauca, de lateralidad diestra, escolaridad bachiller, quien presenta un cuadro de 11 días de evolución, que inició de forma progresiva con parestesias de tipo hormigueo en región distal de ambas plantas de los pies, que posteriormente ascendió con compromiso de la sensibilidad hasta llegar a hiperestesia en la región abdominal. El paciente negaba alteración de la fuerza, dolor muscular o compromiso de los esfínteres. Refería como únicos antecedentes: dislipidemia en manejo con 20 mg/día de Atorvastatina y 100 mg/día de Ciprofibrato y resección de masa benigna en segundo dedo de la mano. Fue remitido del hospital San Vicente de Arauca donde realizaron inicialmente un TAC de columna dorsal con hallazgo de escoliosis torácica lumbar, nefrolitiasis derecha y cambios degenerativos leves de los discos intervertebrales. Ingresa remitida a nuestra institución para estudios de extensión.
Al examen físico y signos vitales se encontraban dentro de límites normales. Al examen neurológico el paciente no tenía compromiso de funciones mentales superiores, sus pares craneanos se encontraban dentro de límites normales y al examen motor no se encontró déficit. En el examen sensitivo presentaba alteración de la sensibilidad superficial termoalgésica, así como de la sensibilidad vibratoria y propioceptiva desde los miembros inferiores hasta una correlación anatómica medular a nivel de T6. No presentaba alteración en la marcha, coordinación o reflejos músculo-tendinosos.
Teniendo en cuenta dichos hallazgos, en el enfoque de este paciente se consideró que se trataba de un síndrome de alteración de la sensibilidad tanto superficial como profunda de etiología aguda, constituyendo un síndrome medular incompleto a nivel de T6. Dentro de los exámenes solicitados contaba con hemograma, electrolitos, función renal y hepática sin alteraciones; adicionalmente perfil metabólico y carencial que incluía: TSH, Vitamina B12, hemoglobina glicosilada y ácido fólico, dentro de rangos normales. Perfil serológico (VDRL y VIH) y autoinmune negativos. Se solicito así mismo, resonancia de columna cervical y torácica contrastada, dónde se evidenciaron dos lesiones: la primera en región cervical C4-C5 (Fig. 1) con realce al medio de contraste y la segunda a nivel torácica T5 (Fig. 2) con realce al medio de contraste, sugestivas de proceso postinflamatorio.
Fig. 1. Imágenes de resonancia magnética cervical, secuencias de T2, STIR y T1 con contraste. Corte sagital y axial a nivel C4-C5. Lesión en localización posterior central enfrente del disco intervertebral C4-C5, redondeada de incremento en la intensidad de la señal, de contornos mal definidos y afectación menor de 30 % del diámetro de la médula espinal en secuencias de T2, sin efecto expansivo asociado que realza de manera homogénea con el medio de contraste.
Fig. 2. IRM columna torácica en secuencias T2, STIR y T1 + contraste. Corte sagital y axial a nivel de T5. Hiperseñal en secuencias de T2 intramedular en frente del cuerpo vertebral T5 de localización predominantemente central sin compromiso de la totalidad del diámetro de la médula espinal, asociada a un ligero ensanchamiento y realce homogéneo con el medio de contraste.
Se realizó entonces punción lumbar la cual evidencio una presión de apertura en 15 cm de H20, de aspecto transparente agua de roca con 8 leucocitos, en diferencial 3 eran linfocitos, proteínas de 29 mg/dL y glucosa sin consumo con un índice de 0.5. Por hallazgos de pleocitosis se decidió solicitar film array de líquido cefalorraquídeo el cual reporto positividad para citomegalovirus (CMV). Se solicitó carga viral en líquido cefalorraquídeo (aún pendiente), y anticuerpos en suero contra CMV con reporte de IgG en 390 U/ml e IgM en 0.50 U/ml demostrando seropositividad en posible estado de conversión.
Dados los hallazgos clínicos y paraclínicos, se consideró cuadro clínico compatible con mielitis transversa por CMV en paciente inmunocompetente, y se administró manejo con Valganciclovir a dosis de 900 mg cada 12h durante 21 días. Dentro de los diagnósticos diferenciales se solicitaron también bandas oligoclonales, anticuerpos anti-acuaporina 4 (AQP4) y Anti-mielina del oligodendrocito, los cuales aún se encuentran pendientes. Sin embargo durante hospitalización mejoría clínica y al egreso paciente con mejoría subjetiva de la sensibilidad superficial y objetivamente hipoestesia en parches sin nivel medular claro y mejoría de la sensibilidad profunda con respecto a valoración inicial.
Discusión infección por citomegalovirus en paciente inmunocompetente
El citomegalovirus (CMV), pertenece a la familia de los herpes virus (tipo 5) y se conforma por una cápside que rodea una doble cadena de DNA. Su transmisión es por contacto con secreciones infectadas (saliva, orina o genitales), leche materna o transfusiones. Inicialmente el virus infecta el epitelio o el endotelio y se replica in situ. Posteriormente hay activación de citoquinas que atraen leucocitos, seguido de la viremia que promueve la infección de células susceptibles, principalmente: fibroblastos, células epiteliales, endoteliales, del músculo liso y neuronas. En el huésped inmunocompetente, la infección sistémica es controlada por el sistema inmune, sin embargo el virus no es eliminado sino “suprimido” y pasa a estar en fase latente. (Maschke M, 2002).
La infección en el paciente sano es en su mayoría asintomática o se asocia con un síndrome similar a la mononucleosis, la infección sistémica es controlada por el sistema inmune, sin embargo el virus no es eliminado sino pasa a estar en fase latente que puede reactivarse por diferentes factores. (Lancini D, 2014)5.
Tiene diferentes manifestaciones clínicas a nivel de sistema nervioso central como son la encefalitis, ventriculitis, lesiones ocupantes de espacio, mononeuropatía múltiple, radiculitis, síndrome uveo meníngeo y en este caso mielitis, se caracteriza por mielitis transversa en la mayoría de los casos, sin embargo es rara esta presentación, con alteración motora, sensitiva y autonómica, se presenta entre el 1.3 -1.6 casos por millón de personas, y se encontró reporte de sólo 8 casos en la literatura de esta presentación. Aproximadamente el 50% de los paciente pierde de forma temporal la movilidad de miembros inferiores, el 80 %- 94% presentan parestesias y en ocasiones manifestaciones disautonómicas. Se puede presentar entre 4 horas hasta 21 días desde el inicio de los síntomas hasta su peor déficit neurológico, donde se pueden descartar otras causas como vasculares, neoplásicas o neurodegenerativas. (Fux CA, 2003).
El diagnóstico se realiza teniendo tres criterios, el examen físico, las imágenes, el estudio de líquido cefalorraquídeo y los estudios de anticuerpos contra citomegalovirus, sin embargo las neuroimágenes pueden estar normales en algunos pacientes y en otros alteradas pero no existe una lesión predominante, así como el líquido cefalorraquídeo puede presentar pleocitosis con hiperproteinorraquia o solo pleocitosis, y en cuanto al estudio de la detección de anticuerpos IgG e IgM séricos se utiliza para diferenciar infecciones agudas de infecciones previas. La presencia de anticuerpos IgM y la baja avidez de IgG se encuentran en infección aguda; esta reacción dura hasta 17 semanas, posteriormente hay conversión a IgG hasta que madura completamente hasta las 25 semanas, se recomienda realizar PCR y cultivo en LCR ya que a pesar de que tiene una baja sensibilidad que es cercana al 18%, la especificidad es del 100%. (U., 1973).
Por la baja presentación de esta patología en pacientes inmunocompetentes no existe un consenso de tratamiento, por lo que se prefiere manejar con esteroides y antivirales, metilprednisolona ha demostrado ser beneficioso en estos pacientes durante 5 días, asociado al uso de ganciclovir (que se da hasta que se reporte negativo el pp65) o en combinación con foscarnet. (Fux CA, 2003) (Maschke M, 2002).
Este caso sugiere que la infección primaria por citomegalovirus puede causar una variedad de etiologías entre las que incluye mielitis en pacientes inmunocompetentes, debido a su baja presentación se desconoce la fisiopatología de su afectación en el sistema nervioso central, pero que es una causa en estos pacientes que puede tener dependiendo del tipo de presentación buen pronóstico funcional a futuro con una tasa de recuperación completa.
Conclusión
El compromiso sistémico por CMV en pacientes inmunocompetentes es muy baja y aún más las manifestaciones en SNC sin compromiso de otros órganos. Es interesante ver en el presente caso como se desarrolla la enfermedad en el lapso y la resolución del cuadro correlacionado con la presentación clínica y el manejo administrado. Es importante también tener en cuenta que aunque las mielitis de etiología infecciosa no son comunes en pacientes sin inmunodeficiencia, estos diagnósticos diferenciales deben descartarse.
Bibliografía
Maschke M, K. O. (2002). manifestations of cytomegalovirus infections: diagnosis and treatment. CNS Drugs, 303-315.
Lancini D, F. H. (2014). Cytomegalovirus disease in immunocompetent adults. Medical Journal of Australia, 578-580.
Fux CA, P. S. (2003). Cytomegalovirus-associated acute transverse myelitis in immunocompetent adults. Clin Microbiol Infect., 1187-1190.
U., K. (1973). Complement-fixing antibodies against cytomegalovirus in different parts of the world. World Health Organ, 103-106.
Adjuntos:
El siguiente usuario dijo gracias: Diana Judith Bravo Guzman
Por favor, Identificarse para unirse a la conversación.
Moderadores: Jorge Mario Gaspar Toro, Juan Pablo Ovalle Rojas