- Mensajes: 34
- Gracias recibidas: 13
- Foro
- Foro Principal
- Casos clínicos
- Ceguera aguda bilateral debida a hipertensión intracraneal en una mujer joven con trombosis de senos venosos cerebrales: un reporte de caso
Ceguera aguda bilateral debida a hipertensión intracraneal en una mujer joven con trombosis de senos venosos cerebrales: un reporte de caso
- Webmaster
- [Webmaster]
-
 Autor del tema
Autor del tema
- Fuera de línea
- Administrador
-

Menos
Más
4 años 1 mes antes #51
por Webmaster
Ceguera aguda bilateral debida a hipertensión intracraneal en una mujer joven con trombosis de senos venosos cerebrales: un reporte de caso Publicado por Webmaster
Autores: Gaspar-Toro, Jorge Mario1,2,4; Cabezas, Sandra Liliana3; Beltrán, María Alejandra1,2.
1. Residente de Neurología, Hospital Universitario Nacional de Colombia - Universidad Nacional de Colombia
2. Grupo de estudio e investigación Neurounal, Unidad de Neurología, Facultad de Medicina, Universidad Nacional de Colombia
3. Residente de Medicina Interna, Universidad Nacional de Colombia
4. Grupo de estudio e investigación en Fisiología Cerebral y Neurovascular
Correspondencia: Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
orcid.org/0000-0002-5244-6747
Introducción
La trombosis de senos venosos es una enfermedad cerebrovascular que afecta a personas jóvenes, alrededor de los 20 a 50 años, con síntomas y evolución clínica variable, lo que muchas veces dificulta su diagnóstico. Tiene una incidencia anual de 13 casos por millón de habitantes, con múltiples factores de riesgo inherentes y adquiridos que precipitan su presentación, aunque en un 20-30% de los casos pueden ser idiopáticos (1).
Dentro de las causas y factores de riesgo para su presentación se encuentran condiciones protrombóticas genéticas o adquiridas, enfermedades autoinmunes, infecciones, medicamentos, trauma y neoplasias. En el embarazo y el puerperio puede ser frecuente, hasta 12 casos por cada 100.000 partos y se ha documentado un aumento del riesgo entre las mujeres no embarazadas que toman anticonceptivos orales y mayor predisposición en aquellas con un factor protrombótico hereditario y el consumo de estos medicamentos, lo que explica la presentación más frecuente en mujeres (2-3).
La presentación clínica va a depender de si hay aumento de la presión intracraneal por un drenaje venoso deficiente o una lesión cerebral focal por isquemia o hemorragia. La cefalea es el síntoma más frecuente hasta en un 90% de los pacientes, puede ser difusa, con aumento progresivo de la intensidad y es aislada hasta en un 25% de los casos. Puede haber papiledema o diplopía (por parálisis del VI nervio craneal) como signos de hipertensión intracraneal, también puede ocurrir déficit motor y hasta crisis epilépticas (3).
El papiledema es debido a un aumento de la presión intracraneal, el aumento sostenido y crónico de la presión intracraneal puede llevar a pérdida visual; está presente en el 32 al 48% de los adultos con trombosis de senos venosos cerebrales y puede empeorar con el transcurso de la enfermedad, sin embargo la pérdida visual completa no es frecuente y se debe vigilar la progresión del papiledema y compromiso visual, dar tratamiento para disminuir la presión intracraneal iniciando con la anticoagulación y medidas farmacológicas para disminuir la presión intracraneal como la acetazolamida, ha sido una alternativa al ser un diurético débil y disminuir la producción de líquido cefalorraquídeo; las punciones lumbares evacuatorias y en casos refractarios la derivación lumbo o ventrículo peritoneal, rara vez se realiza la fenestración de la vaina del nervio óptico como opción para disminuir la presión en el sistema visual (3-5).
Se describe un caso de una mujer joven sin antecedentes médicos conocidos, quien tomaba anticonceptivos orales desde hace 4 meses, con diagnóstico de trombosis de senos venosos cerebrales con aumento progresivo de la presión intracraneal y papiledema, que resultó en compromiso de la agudeza visual bilateral hasta la ceguera sin respuesta al tratamiento médico, requiriendo intervención quirúrgica con derivación ventrículo peritoneal con recuperación progresiva de la visión.
Reporte de caso:
Paciente femenina de 27 años, quien consulta a nivel de alta complejidad por cuadro de dos semanas de evolución de cefalea frontal derecha irradiada a hemicráneo ipsilateral, de tipo pulsátil, progresiva, de moderada a alta intensidad, asociada a múltiples episodios eméticos, visión borrosa, fotofobia, fosfenos, que aumenta con maniobras de valsalva y no mejora con analgesia oral. Sin antecedentes médicos previos, sin historia de cefalea, con inicio reciente de anticonceptivos orales (Levonorgestrel y etinilestradiol 0.15/0.03 mg) 4 meses previos.
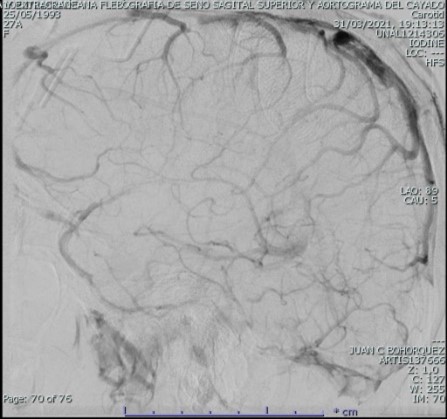
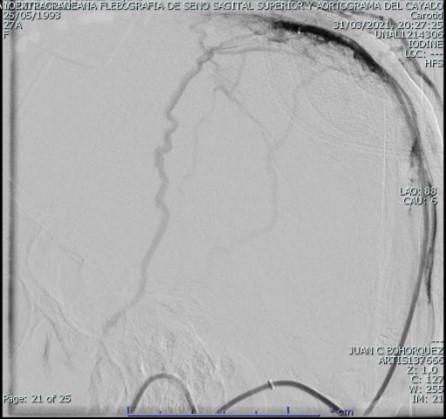
El examen físico inicial sin alteración neurológica; sin embargo dado cuadro clínico se enfoca como cefalea con banderas rojas con sospecha de hipertensión intracraneal, se toma tomografía de cráneo simple con hallazgo de trombosis del seno sagital superior con extensión hacia el seno transverso derecho y hacia la región proximal del seno sigmoideo ipsilateral, con discreto edema difuso de los lóbulos occipital, parietal y región posterior del lóbulo temporal ipsilateral; se inicia anticoagulación con heparina de bajo peso molecular a 1 mg/kg cada 12 horas y se decide caracterización con panagiografía cerebral temprana y evaluar beneficio de neurointervención, la cual muestra extensa trombosis de senos durales, longitudinal superior en sus dos tercios posteriores, tórcula, seno transverso y seno sigmoideo derecho con extensión a yugular derecha, con signos de hipertensión venosa. Se realiza tromboaspiración de senos durales con recanalización completa de seno transverso y sigmoideo derecho, así como de tórcula y vena yugular tercio proximal derecho, recanalización parcial de seno longitudinal superior con persistencia de trombos murales adherentes con marcada mejoría en el flujo anterógrado, continuo en vigilancia en cuidados intensivos.
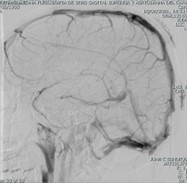
Durante la evolución en las primeras horas sin deterioro neurológico, sin embargo, a las 72 horas con incremento de la intensidad de la cefalea asociada a visión borrosa y diplopía, al examen físico con disminución de la agudeza visual, movimientos oculares con compromiso de recto lateral derecho y superior izquierdo, midriasis bilateral hiporreactiva y papiledema severo. Se decide toma de angioresonancia cerebral con hallazgo de retrombosis de senos venosos durales, mayor compromiso de los senos transverso y sigmoideo derechos; así como, de la vena yugular interna ipsilateral con recanalización parcial del senos sagital superior y signos de hipertensión endocraneal. Se solicita concepto de neurocirugía quien en el momento no considera descompresión, se continúa tratamiento con anticoagulación con heparina de bajo peso molecular a 1 mg/kg cada 12 horas, acetazolamida, solución salina hipertónica, nitroglicerina y manitol sin mejoría del cuadro.
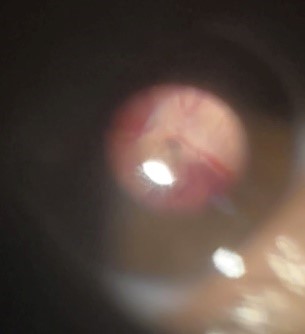
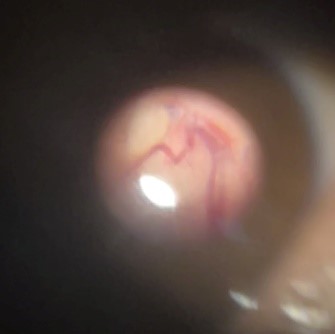
Paciente con evolución tórpida con disminución progresiva de la agudeza visual hasta llegar a ceguera total bilateral, a pesar de mejoría de la cefalea, es valorada por oftalmología encontrando bordes de disco ópticos borrados con hemorragias en llama peripapilares, con venas tortuosas, ingurgitadas aumentadas de calibre de forma generalizada, sin lesiones isquémicas retinianas, concluyendo que deterioro visual está relacionado con hipertensión intracraneana con fenómeno compresivo bilateral del nervio óptico, con indicación de manejo descompresivo.
Se decide llevar inicialmente a punción lumbar con evidencia de presión de apertura elevada, se realizan 4 punciones (presiones de aperturas de 34, 63, 67, 32 cmh20), manejo con acetazolamida y topiramato; reportes de estudios de trombofilia negativos inicialmente, hasta que es llevada a derivación ventrículo peritoneal, posterior a lo que se evidencia recuperación progresiva de la visión, se da de alta con anticoagulación con heparina de bajo peso molecular, en el control 20 días después de la derivación ventriculoperitoneal hay una mejoría de AV OD 20/70 OI 20/60 y recuperación de la visión de colores así como cambios a la fundoscopia logrando ver parte de discos ópticos en bordes temporales.
En el seguimiento a seis meses y un año, se descartaron otras etiologías y la paciente requirió de fenestración de vaina de nervio óptico inicial de un ojo y posteriormente bilateral, teniendo una recuperación con una visión tubular y reintegrándose a sus actividades del día a día.
Discusión:
La pérdida visual como complicación de la trombosis de senos venosos es algo infrecuente y se puede presentar en el 1 al 5% de los pacientes, aproximadamente (6). Dentro de las causas de la pérdida visual se encuentra la hipertensión endocraneana, el infarto venoso en la corteza occipital y el infarto arterial por compresión (7).
El 30% de los pacientes con pérdida visual habrán tenido en el curso de la enfermedad papiledema, lo más usual es que la pérdida visual sea transitoria, fluctuante, insidiosa y con una constricción progresiva de los campos visuales con preservación de la visión central; sin embargo, de ser persistente la presión en el nervio óptico podrá llevar a una atrofia óptica y consecuentemente a ceguera, que puede presentarse en el 1% de estos pacientes (6).
La ceguera como resultado de la hipertensión endocraneana es una manifestación tardía y es consecuencia de una disfunción del nervio óptico por la presión incrementada en la vía visual, el signo más temprano de esto es el papiledema y a nivel fisiopatológico lo que ocurre es la estasis del flujo axoplásmico en la fibra nerviosa, llevando a acumulación y fuga del líquido extracelular y manifestándose como edema y estasis venosa del nervio y el disco óptico. Los síntomas de esto serán cefalea, visión borrosa, constricción de los campos visuales, acromatopsia, hasta la pérdida visual, también puede acompañarse de tinnitus. Si la presión no es aliviada y es persistente esto llevará a la atrofia del nervio óptico, muerte neuronal y ceguera permanente (7).
Siendo este el mecanismo por el cual se lleva a la pérdida visual, las intervenciones médicas y quirúrgicas para revertirlo están enfocadas en la disminución de la presión intracraneal. No hay ensayos clínicos controlados aleatorizados multicéntricos grandes con respecto al manejo de esta complicación en la literatura médica; sin embargo, sí podemos encontrar reportes de caso, series de casos y estudios observacionales de las experiencias y las diferentes opciones terapéuticas que se pueden utilizar.
Entre las intervenciones destacamos la trombólisis y/o tromboaspiración más implante de stent en los senos trombosados, las derivaciones de líquido cefalorraquídeo con cortocircuito tecoperitoneal (lumboperitoneal y ventriculoperitoneal) y la fenestración de la vaina del nervio óptico (7).
La experiencia con el uso de trombectomía e implante de stent en revertir la ceguera en los pacientes es limitada; sin embargo el resultado favorable de esta intervención si no hay otras complicaciones en disminuir la presión intracraneal podría tener algún beneficio en la recuperación de la visión en un mediano a largo plazo (7), es de especial interés hacer énfasis en que está específicamente no es una indicación para realizar el procedimiento, ya que las indicaciones tienen un nivel de recomendación en general bajo, está específicamente enfocado en pacientes con un pronóstico en el momento del diagnóstico alto para un mal resultado y no incluye pérdida visual como factor pronóstico (8-10). A pesar de esto, consideramos que la ceguera es una discapacidad que afecta en forma global la calidad de vida lo suficientemente importante como para considerarla una complicación que de no responder de manera inicial a la anticoagulación y medidas farmacológicas para la hipertensión endocraneana, debe considerarse como indicación de un manejo intervencionista como la trombectomía más implante de stent.
En el caso planteado no se consideró llevar a trombectomía más implante de stent ya que previamente había sido llevado a tromboaspiración con una pobre mejoría del cuadro clínico y reestenosis de los senos durales comprometidos a pesar de la anticoagulación, en la evaluación del riesgo de una nueva reintervención se consideraba era más probable la ruptura de la pared del vaso y la no recanalización de los senos, que un beneficio en disminuir la presión intracraneal, no se encontraron reportes en la literatura de una segunda reintervención de este tipo en pacientes con esta complicación.
Otro enfoque que busca aliviar la presión del sistema visual es la derivación lumboperitoneal en mayor medida usada en diferentes reportes de caso, seguida de la derivación ventrículoperitoneal encontrada en otros reportes de caso, las complicaciones más frecuentes son el drenaje excesivo e hipotensión endocraneana, que puede evitarse con válvulas programables, seguido de hematomas subdurales por ruptura de las venas puente. (7,11-12). Los efectos a largo plazo sobre la mejoría y recuperación de la agudeza visual se evaluaron a los 12 meses (12), lo que nos habla de que el seguimiento de estos pacientes debe ser prolongado aproximadamente cada 3 meses hasta el año posterior a la realización del procedimiento. Para el caso, este fue el procedimiento de elección inicial dada la experiencia en la institución y que requiere de un grupo especializado y con curva en fenestración del nervio óptico.
Con respecto a la fenestración del nervio óptico, es un procedimiento que consiste en la apertura de una ventana o múltiples aberturas en la vaina del nervio óptico con diferentes abordajes (7) y que puede realizarse de forma unilateral, con un alivio de la presión de todo el sistema y unos resultados que pueden verse de forma bilateral, la experiencia de este procedimiento viene más que todo de la extrapolación del mismo en la hipertensión endocraneana idiopática (13) y en trombosis de senos venosos en reportes de casos y series de casos, en general se habla de pacientes cuya única manifestación de la hipertensión endocraneana crónica es la pérdida visual, dado que otro tipo de complicaciones deberán tratarse con otros procedimientos como la craniectomía descompresiva y la derivación ventriculoperitoneal.
Conclusión:
El compromiso de la agudeza visual hasta llevar a la ceguera es una complicación infrecuente de la trombosis de senos venosos cerebrales, sin embargo, de presentarse es una condición que puede llevar a una incapacidad importante en quien la padece. Dado que no hay evidencia de alta calidad respecto al manejo de esta complicación en la literatura médica más allá de reportes de casos, series de casos y estudios observacionales que plantean intervenciones médicas y quirúrgicas a realizar, probablemente por la baja frecuencia de presentación, es importante durante la evolución de la enfermedad estar atentos al aumento de la presión intracraneal y cambios visuales asociados y en caso de estar presentes realizar intervenciones tempranas evitando mayor deterioro visual. Teniendo en cuenta las pocas alternativas de tratamiento, el manejo médico o quirúrgico son alternativas y se esperará que se logre mayor experiencia con el uso de las opciones neurointervencionistas que disminuyan el riesgo de mayores complicaciones.
Consideraciones éticas
Este reporte de caso cuenta con el consentimiento informado por parte del paciente.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés.
Fuentes de financiación
Este artículo no conto con fuentes de financiación.
Referencias
1. Dmytriw AA, Song JSA, Yu E, Poon CS. Cerebral venous thrombosis: state of the art diagnosis and management. Neuroradiology. 2018 Jul;60(7):669-685. Doi:10.1007/s00234-018-2032-2.
2. Stam J. Thrombosis of the cerebral veins and sinuses. N Engl J Med. 2005 Apr 28;352(17):1791-8. doi: 10.1056/NEJMra042354.
3. Saposnik G, Barinagarrementeria F, Brown RD Jr, Bushnell CD, Cucchiara B, Cushman M, deVeber G, Ferro JM, Tsai FY; American Heart Association Stroke Council and the Council on Epidemiology and Prevention. Diagnosis and management of cerebral venous thrombosis: a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2011 Apr;42(4):1158-92. doi: 10.1161/STR.0b013e31820a8364.
4. Liu KC, Bhatti MT, Chen JJ, Fairbanks AM, Foroozan R, McClelland CM, Lee MS, Satija CE, Francis CE, Wildes MT, Subramanian PS, Williams ZR, El-Dairi MA. Presentation and Progression of Papilledema in Cerebral Venous Sinus Thrombosis. Am J Ophthalmol. 2020 May;213:1-8. doi: 10.1016/j.ajo.2019.12.022.
5. Ferro JM, Lopes MG, Rosas MJ, Ferro MA, Fontes J; Cerebral Venous Thrombosis Portugese Collaborative Study Group. Long-term prognosis of cerebral vein and dural sinus thrombosis. results of the VENOPORT study. Cerebrovasc Dis. 2002;13(4):272-8. doi: 10.1159/000057855.
6.Ferro JM, Canhâo P. Complications of cerebral vein and sinus thrombosis. Front Neurol Neurosci. 2008;23:161-71. doi: 10.1159/000111377. PMID: 18004061.
7. Aaron S, Arthur A, Prabakhar AT, Mannam P, Shyamkumar NK, Mani S, Mathew V, Peter J, Sivadasan A, Alexander A, Karthik M, Benjamin RN, Alexander M. Spectrum of Visual Impairment in Cerebral Venous Thrombosis: Importance of Tailoring Therapies Based on Pathophysiology. Ann Indian Acad Neurol. 2017 Jul-Sep;20(3):294-301. doi: 10.4103/aian.AIAN_11_17. PMID: 28904465; PMCID: PMC5586128
8. Ferro JM, Bousser MG, Canhão P, Coutinho JM, Crassard I, Dentali F, di Minno M, Maino A, Martinelli I, Masuhr F, Aguiar de Sousa D, Stam J; European Stroke Organization. European Stroke Organization guideline for the diagnosis and treatment of cerebral venous thrombosis - endorsed by the European Academy of Neurology. Eur J Neurol. 2017 Oct;24(10):1203-1213. doi: 10.1111/ene.13381. Epub 2017 Aug 20. PMID: 28833980
9. Ulivi L, Squitieri M, Cohen H, et al. Pract Neurol 2020;20:356–367
10. Coutinho JM, Zuurbier SM, Bousser MG, Ji X, Canhão P, Roos YB, Crassard I, Nunes AP, Uyttenboogaart M, Chen J, Emmer BJ, Roosendaal SD, Houdart E, Reekers JA, van den Berg R, de Haan RJ, Majoie CB, Ferro JM, Stam J; TO-ACT investigators. Effect of Endovascular Treatment with Medical Management vs Standard Care on Severe Cerebral Venous Thrombosis: The TO-ACT Randomized Clinical Trial. JAMA Neurol. 2020 Aug 1;77( :966-973. doi: 10.1001/jamaneurol.2020.1022. PMID: 32421159; PMCID: PMC7235912.
:966-973. doi: 10.1001/jamaneurol.2020.1022. PMID: 32421159; PMCID: PMC7235912.
11. Torikoshi S, Akiyama Y. Report of Dramatic Improvement after a Lumboperitoneal Shunt Procedure in a Case of Anticoagulation Therapy-Resistant Cerebral Venous Thrombosis. J Stroke Cerebrovasc Dis. 2016 Feb;25(2):e15-9. doi: 10.1016/j.jstrokecerebrovasdis.2015.10.023. Epub 2015 Nov 30. PMID: 26654661
12. Girish B Kulkarni, Manjunath Sanehalli, Subasri Ramakrishna, and Veerendrakumar Mustare, Abstract TP76: Role of Surgery in Patients with Cerebral Venous Sinus Thrombosis with Visual Impairment. Stroke 2016;47:ATP76
13. Acheson JF, Green WT, Sanders MD. Optic nerve sheath decompression for the treatment of visual failure in chronic raised intracranial pressure. J Neurol Neurosurg Psychiatry. 1994 Nov;57(11):1426-9. doi: 10.1136/jnnp.57.11.1426. PMID: 7964827; PMCID: PMC1073203.
1. Residente de Neurología, Hospital Universitario Nacional de Colombia - Universidad Nacional de Colombia
2. Grupo de estudio e investigación Neurounal, Unidad de Neurología, Facultad de Medicina, Universidad Nacional de Colombia
3. Residente de Medicina Interna, Universidad Nacional de Colombia
4. Grupo de estudio e investigación en Fisiología Cerebral y Neurovascular
Correspondencia: Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
orcid.org/0000-0002-5244-6747
Introducción
La trombosis de senos venosos es una enfermedad cerebrovascular que afecta a personas jóvenes, alrededor de los 20 a 50 años, con síntomas y evolución clínica variable, lo que muchas veces dificulta su diagnóstico. Tiene una incidencia anual de 13 casos por millón de habitantes, con múltiples factores de riesgo inherentes y adquiridos que precipitan su presentación, aunque en un 20-30% de los casos pueden ser idiopáticos (1).
Dentro de las causas y factores de riesgo para su presentación se encuentran condiciones protrombóticas genéticas o adquiridas, enfermedades autoinmunes, infecciones, medicamentos, trauma y neoplasias. En el embarazo y el puerperio puede ser frecuente, hasta 12 casos por cada 100.000 partos y se ha documentado un aumento del riesgo entre las mujeres no embarazadas que toman anticonceptivos orales y mayor predisposición en aquellas con un factor protrombótico hereditario y el consumo de estos medicamentos, lo que explica la presentación más frecuente en mujeres (2-3).
La presentación clínica va a depender de si hay aumento de la presión intracraneal por un drenaje venoso deficiente o una lesión cerebral focal por isquemia o hemorragia. La cefalea es el síntoma más frecuente hasta en un 90% de los pacientes, puede ser difusa, con aumento progresivo de la intensidad y es aislada hasta en un 25% de los casos. Puede haber papiledema o diplopía (por parálisis del VI nervio craneal) como signos de hipertensión intracraneal, también puede ocurrir déficit motor y hasta crisis epilépticas (3).
El papiledema es debido a un aumento de la presión intracraneal, el aumento sostenido y crónico de la presión intracraneal puede llevar a pérdida visual; está presente en el 32 al 48% de los adultos con trombosis de senos venosos cerebrales y puede empeorar con el transcurso de la enfermedad, sin embargo la pérdida visual completa no es frecuente y se debe vigilar la progresión del papiledema y compromiso visual, dar tratamiento para disminuir la presión intracraneal iniciando con la anticoagulación y medidas farmacológicas para disminuir la presión intracraneal como la acetazolamida, ha sido una alternativa al ser un diurético débil y disminuir la producción de líquido cefalorraquídeo; las punciones lumbares evacuatorias y en casos refractarios la derivación lumbo o ventrículo peritoneal, rara vez se realiza la fenestración de la vaina del nervio óptico como opción para disminuir la presión en el sistema visual (3-5).
Se describe un caso de una mujer joven sin antecedentes médicos conocidos, quien tomaba anticonceptivos orales desde hace 4 meses, con diagnóstico de trombosis de senos venosos cerebrales con aumento progresivo de la presión intracraneal y papiledema, que resultó en compromiso de la agudeza visual bilateral hasta la ceguera sin respuesta al tratamiento médico, requiriendo intervención quirúrgica con derivación ventrículo peritoneal con recuperación progresiva de la visión.
Reporte de caso:
Paciente femenina de 27 años, quien consulta a nivel de alta complejidad por cuadro de dos semanas de evolución de cefalea frontal derecha irradiada a hemicráneo ipsilateral, de tipo pulsátil, progresiva, de moderada a alta intensidad, asociada a múltiples episodios eméticos, visión borrosa, fotofobia, fosfenos, que aumenta con maniobras de valsalva y no mejora con analgesia oral. Sin antecedentes médicos previos, sin historia de cefalea, con inicio reciente de anticonceptivos orales (Levonorgestrel y etinilestradiol 0.15/0.03 mg) 4 meses previos.
El examen físico inicial sin alteración neurológica; sin embargo dado cuadro clínico se enfoca como cefalea con banderas rojas con sospecha de hipertensión intracraneal, se toma tomografía de cráneo simple con hallazgo de trombosis del seno sagital superior con extensión hacia el seno transverso derecho y hacia la región proximal del seno sigmoideo ipsilateral, con discreto edema difuso de los lóbulos occipital, parietal y región posterior del lóbulo temporal ipsilateral; se inicia anticoagulación con heparina de bajo peso molecular a 1 mg/kg cada 12 horas y se decide caracterización con panagiografía cerebral temprana y evaluar beneficio de neurointervención, la cual muestra extensa trombosis de senos durales, longitudinal superior en sus dos tercios posteriores, tórcula, seno transverso y seno sigmoideo derecho con extensión a yugular derecha, con signos de hipertensión venosa. Se realiza tromboaspiración de senos durales con recanalización completa de seno transverso y sigmoideo derecho, así como de tórcula y vena yugular tercio proximal derecho, recanalización parcial de seno longitudinal superior con persistencia de trombos murales adherentes con marcada mejoría en el flujo anterógrado, continuo en vigilancia en cuidados intensivos.
Durante la evolución en las primeras horas sin deterioro neurológico, sin embargo, a las 72 horas con incremento de la intensidad de la cefalea asociada a visión borrosa y diplopía, al examen físico con disminución de la agudeza visual, movimientos oculares con compromiso de recto lateral derecho y superior izquierdo, midriasis bilateral hiporreactiva y papiledema severo. Se decide toma de angioresonancia cerebral con hallazgo de retrombosis de senos venosos durales, mayor compromiso de los senos transverso y sigmoideo derechos; así como, de la vena yugular interna ipsilateral con recanalización parcial del senos sagital superior y signos de hipertensión endocraneal. Se solicita concepto de neurocirugía quien en el momento no considera descompresión, se continúa tratamiento con anticoagulación con heparina de bajo peso molecular a 1 mg/kg cada 12 horas, acetazolamida, solución salina hipertónica, nitroglicerina y manitol sin mejoría del cuadro.
Paciente con evolución tórpida con disminución progresiva de la agudeza visual hasta llegar a ceguera total bilateral, a pesar de mejoría de la cefalea, es valorada por oftalmología encontrando bordes de disco ópticos borrados con hemorragias en llama peripapilares, con venas tortuosas, ingurgitadas aumentadas de calibre de forma generalizada, sin lesiones isquémicas retinianas, concluyendo que deterioro visual está relacionado con hipertensión intracraneana con fenómeno compresivo bilateral del nervio óptico, con indicación de manejo descompresivo.
Se decide llevar inicialmente a punción lumbar con evidencia de presión de apertura elevada, se realizan 4 punciones (presiones de aperturas de 34, 63, 67, 32 cmh20), manejo con acetazolamida y topiramato; reportes de estudios de trombofilia negativos inicialmente, hasta que es llevada a derivación ventrículo peritoneal, posterior a lo que se evidencia recuperación progresiva de la visión, se da de alta con anticoagulación con heparina de bajo peso molecular, en el control 20 días después de la derivación ventriculoperitoneal hay una mejoría de AV OD 20/70 OI 20/60 y recuperación de la visión de colores así como cambios a la fundoscopia logrando ver parte de discos ópticos en bordes temporales.
En el seguimiento a seis meses y un año, se descartaron otras etiologías y la paciente requirió de fenestración de vaina de nervio óptico inicial de un ojo y posteriormente bilateral, teniendo una recuperación con una visión tubular y reintegrándose a sus actividades del día a día.
Discusión:
La pérdida visual como complicación de la trombosis de senos venosos es algo infrecuente y se puede presentar en el 1 al 5% de los pacientes, aproximadamente (6). Dentro de las causas de la pérdida visual se encuentra la hipertensión endocraneana, el infarto venoso en la corteza occipital y el infarto arterial por compresión (7).
El 30% de los pacientes con pérdida visual habrán tenido en el curso de la enfermedad papiledema, lo más usual es que la pérdida visual sea transitoria, fluctuante, insidiosa y con una constricción progresiva de los campos visuales con preservación de la visión central; sin embargo, de ser persistente la presión en el nervio óptico podrá llevar a una atrofia óptica y consecuentemente a ceguera, que puede presentarse en el 1% de estos pacientes (6).
La ceguera como resultado de la hipertensión endocraneana es una manifestación tardía y es consecuencia de una disfunción del nervio óptico por la presión incrementada en la vía visual, el signo más temprano de esto es el papiledema y a nivel fisiopatológico lo que ocurre es la estasis del flujo axoplásmico en la fibra nerviosa, llevando a acumulación y fuga del líquido extracelular y manifestándose como edema y estasis venosa del nervio y el disco óptico. Los síntomas de esto serán cefalea, visión borrosa, constricción de los campos visuales, acromatopsia, hasta la pérdida visual, también puede acompañarse de tinnitus. Si la presión no es aliviada y es persistente esto llevará a la atrofia del nervio óptico, muerte neuronal y ceguera permanente (7).
Siendo este el mecanismo por el cual se lleva a la pérdida visual, las intervenciones médicas y quirúrgicas para revertirlo están enfocadas en la disminución de la presión intracraneal. No hay ensayos clínicos controlados aleatorizados multicéntricos grandes con respecto al manejo de esta complicación en la literatura médica; sin embargo, sí podemos encontrar reportes de caso, series de casos y estudios observacionales de las experiencias y las diferentes opciones terapéuticas que se pueden utilizar.
Entre las intervenciones destacamos la trombólisis y/o tromboaspiración más implante de stent en los senos trombosados, las derivaciones de líquido cefalorraquídeo con cortocircuito tecoperitoneal (lumboperitoneal y ventriculoperitoneal) y la fenestración de la vaina del nervio óptico (7).
La experiencia con el uso de trombectomía e implante de stent en revertir la ceguera en los pacientes es limitada; sin embargo el resultado favorable de esta intervención si no hay otras complicaciones en disminuir la presión intracraneal podría tener algún beneficio en la recuperación de la visión en un mediano a largo plazo (7), es de especial interés hacer énfasis en que está específicamente no es una indicación para realizar el procedimiento, ya que las indicaciones tienen un nivel de recomendación en general bajo, está específicamente enfocado en pacientes con un pronóstico en el momento del diagnóstico alto para un mal resultado y no incluye pérdida visual como factor pronóstico (8-10). A pesar de esto, consideramos que la ceguera es una discapacidad que afecta en forma global la calidad de vida lo suficientemente importante como para considerarla una complicación que de no responder de manera inicial a la anticoagulación y medidas farmacológicas para la hipertensión endocraneana, debe considerarse como indicación de un manejo intervencionista como la trombectomía más implante de stent.
En el caso planteado no se consideró llevar a trombectomía más implante de stent ya que previamente había sido llevado a tromboaspiración con una pobre mejoría del cuadro clínico y reestenosis de los senos durales comprometidos a pesar de la anticoagulación, en la evaluación del riesgo de una nueva reintervención se consideraba era más probable la ruptura de la pared del vaso y la no recanalización de los senos, que un beneficio en disminuir la presión intracraneal, no se encontraron reportes en la literatura de una segunda reintervención de este tipo en pacientes con esta complicación.
Otro enfoque que busca aliviar la presión del sistema visual es la derivación lumboperitoneal en mayor medida usada en diferentes reportes de caso, seguida de la derivación ventrículoperitoneal encontrada en otros reportes de caso, las complicaciones más frecuentes son el drenaje excesivo e hipotensión endocraneana, que puede evitarse con válvulas programables, seguido de hematomas subdurales por ruptura de las venas puente. (7,11-12). Los efectos a largo plazo sobre la mejoría y recuperación de la agudeza visual se evaluaron a los 12 meses (12), lo que nos habla de que el seguimiento de estos pacientes debe ser prolongado aproximadamente cada 3 meses hasta el año posterior a la realización del procedimiento. Para el caso, este fue el procedimiento de elección inicial dada la experiencia en la institución y que requiere de un grupo especializado y con curva en fenestración del nervio óptico.
Con respecto a la fenestración del nervio óptico, es un procedimiento que consiste en la apertura de una ventana o múltiples aberturas en la vaina del nervio óptico con diferentes abordajes (7) y que puede realizarse de forma unilateral, con un alivio de la presión de todo el sistema y unos resultados que pueden verse de forma bilateral, la experiencia de este procedimiento viene más que todo de la extrapolación del mismo en la hipertensión endocraneana idiopática (13) y en trombosis de senos venosos en reportes de casos y series de casos, en general se habla de pacientes cuya única manifestación de la hipertensión endocraneana crónica es la pérdida visual, dado que otro tipo de complicaciones deberán tratarse con otros procedimientos como la craniectomía descompresiva y la derivación ventriculoperitoneal.
Conclusión:
El compromiso de la agudeza visual hasta llevar a la ceguera es una complicación infrecuente de la trombosis de senos venosos cerebrales, sin embargo, de presentarse es una condición que puede llevar a una incapacidad importante en quien la padece. Dado que no hay evidencia de alta calidad respecto al manejo de esta complicación en la literatura médica más allá de reportes de casos, series de casos y estudios observacionales que plantean intervenciones médicas y quirúrgicas a realizar, probablemente por la baja frecuencia de presentación, es importante durante la evolución de la enfermedad estar atentos al aumento de la presión intracraneal y cambios visuales asociados y en caso de estar presentes realizar intervenciones tempranas evitando mayor deterioro visual. Teniendo en cuenta las pocas alternativas de tratamiento, el manejo médico o quirúrgico son alternativas y se esperará que se logre mayor experiencia con el uso de las opciones neurointervencionistas que disminuyan el riesgo de mayores complicaciones.
Consideraciones éticas
Este reporte de caso cuenta con el consentimiento informado por parte del paciente.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés.
Fuentes de financiación
Este artículo no conto con fuentes de financiación.
Referencias
1. Dmytriw AA, Song JSA, Yu E, Poon CS. Cerebral venous thrombosis: state of the art diagnosis and management. Neuroradiology. 2018 Jul;60(7):669-685. Doi:10.1007/s00234-018-2032-2.
2. Stam J. Thrombosis of the cerebral veins and sinuses. N Engl J Med. 2005 Apr 28;352(17):1791-8. doi: 10.1056/NEJMra042354.
3. Saposnik G, Barinagarrementeria F, Brown RD Jr, Bushnell CD, Cucchiara B, Cushman M, deVeber G, Ferro JM, Tsai FY; American Heart Association Stroke Council and the Council on Epidemiology and Prevention. Diagnosis and management of cerebral venous thrombosis: a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2011 Apr;42(4):1158-92. doi: 10.1161/STR.0b013e31820a8364.
4. Liu KC, Bhatti MT, Chen JJ, Fairbanks AM, Foroozan R, McClelland CM, Lee MS, Satija CE, Francis CE, Wildes MT, Subramanian PS, Williams ZR, El-Dairi MA. Presentation and Progression of Papilledema in Cerebral Venous Sinus Thrombosis. Am J Ophthalmol. 2020 May;213:1-8. doi: 10.1016/j.ajo.2019.12.022.
5. Ferro JM, Lopes MG, Rosas MJ, Ferro MA, Fontes J; Cerebral Venous Thrombosis Portugese Collaborative Study Group. Long-term prognosis of cerebral vein and dural sinus thrombosis. results of the VENOPORT study. Cerebrovasc Dis. 2002;13(4):272-8. doi: 10.1159/000057855.
6.Ferro JM, Canhâo P. Complications of cerebral vein and sinus thrombosis. Front Neurol Neurosci. 2008;23:161-71. doi: 10.1159/000111377. PMID: 18004061.
7. Aaron S, Arthur A, Prabakhar AT, Mannam P, Shyamkumar NK, Mani S, Mathew V, Peter J, Sivadasan A, Alexander A, Karthik M, Benjamin RN, Alexander M. Spectrum of Visual Impairment in Cerebral Venous Thrombosis: Importance of Tailoring Therapies Based on Pathophysiology. Ann Indian Acad Neurol. 2017 Jul-Sep;20(3):294-301. doi: 10.4103/aian.AIAN_11_17. PMID: 28904465; PMCID: PMC5586128
8. Ferro JM, Bousser MG, Canhão P, Coutinho JM, Crassard I, Dentali F, di Minno M, Maino A, Martinelli I, Masuhr F, Aguiar de Sousa D, Stam J; European Stroke Organization. European Stroke Organization guideline for the diagnosis and treatment of cerebral venous thrombosis - endorsed by the European Academy of Neurology. Eur J Neurol. 2017 Oct;24(10):1203-1213. doi: 10.1111/ene.13381. Epub 2017 Aug 20. PMID: 28833980
9. Ulivi L, Squitieri M, Cohen H, et al. Pract Neurol 2020;20:356–367
10. Coutinho JM, Zuurbier SM, Bousser MG, Ji X, Canhão P, Roos YB, Crassard I, Nunes AP, Uyttenboogaart M, Chen J, Emmer BJ, Roosendaal SD, Houdart E, Reekers JA, van den Berg R, de Haan RJ, Majoie CB, Ferro JM, Stam J; TO-ACT investigators. Effect of Endovascular Treatment with Medical Management vs Standard Care on Severe Cerebral Venous Thrombosis: The TO-ACT Randomized Clinical Trial. JAMA Neurol. 2020 Aug 1;77(
11. Torikoshi S, Akiyama Y. Report of Dramatic Improvement after a Lumboperitoneal Shunt Procedure in a Case of Anticoagulation Therapy-Resistant Cerebral Venous Thrombosis. J Stroke Cerebrovasc Dis. 2016 Feb;25(2):e15-9. doi: 10.1016/j.jstrokecerebrovasdis.2015.10.023. Epub 2015 Nov 30. PMID: 26654661
12. Girish B Kulkarni, Manjunath Sanehalli, Subasri Ramakrishna, and Veerendrakumar Mustare, Abstract TP76: Role of Surgery in Patients with Cerebral Venous Sinus Thrombosis with Visual Impairment. Stroke 2016;47:ATP76
13. Acheson JF, Green WT, Sanders MD. Optic nerve sheath decompression for the treatment of visual failure in chronic raised intracranial pressure. J Neurol Neurosurg Psychiatry. 1994 Nov;57(11):1426-9. doi: 10.1136/jnnp.57.11.1426. PMID: 7964827; PMCID: PMC1073203.
Adjuntos:
Por favor, Identificarse para unirse a la conversación.
Moderadores: Jorge Mario Gaspar Toro, Juan Pablo Ovalle Rojas